Evidenzbasiertes Arbeiten bewertet Therapien oder Behandlungen hinsichtlich des Nutzens für den Patienten. Aufgrund der gefundenen Resultate haben Ärzte und Patienten die Möglichkeit, eigenständig fundierte Entscheidungen zu treffen. Das klingt trivial, evidenzbasierte Medizin ist aber alles andere als simpel. Denn die Methoden, mit denen man die Wirkungen und Effekte von Methoden bewertet, sind alles andere als trivial. Daher lauern hier die Stolperfallen! Wir zeigen ihnen deshalb, wie evidenzbasierte Medizin (oder evidence-based Medicine, EbM) verantwortungsvoll eingesetzt werden kann.
Wenn Sie Unterstützung bei der Planung oder Auswertung klinischer Studien benötigen, können Ihnen unsere sachkundigen Statistiker jederzeit weiterhelfen. Kontaktieren Sie uns für ein unverbindliches Angebot!
Dieser Artikel beantwortet folgende Fragen
- Was ist evidenzbasierte Medizin bzw. evidence-based Medicine?
- Wofür wird evidenzbasierte Medizin angewendet?
- Welche Möglichkeiten bietet evidenzbasierte Medizin?
- Welche Limitationen müssen beachtet werden?
- Wie kann evidenzbasiertes Arbeiten Entscheidungsfindung unterstützen?
Definition evidenzbasierte Medizin
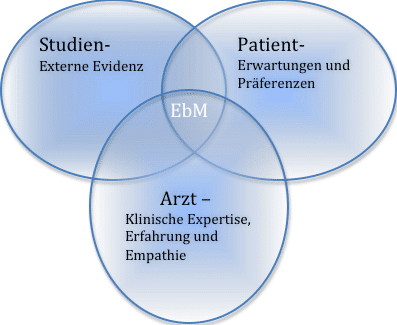
Unter dem Begriff evidenzbasierte Medizin (engl. evidence-based Medicine), kurz EbM, versteht man Vorgehen und Verfahren, die Entscheidungsfindungen in der medizinischen Behandlung auf empirische, wissenschaftliche nachgewiesene Belege stützt. Durch den gewissenhaften und vernünftigen Gebrauch der besten wissenschaftlichen Evidenz für medizinische Entscheidungen wird die individuelle Patientenversorgung verbessert.
Vor etwa 50 Jahren wurde die Grundidee von evidence-based Medicine durch A. Cochrane beschrieben und seither immer weiter ausgebaut. Insbesondere durch die weltweite Vernetzung und zeitlich und räumlich uneingeschränkten Verfügbarkeit von wissenschaftlichen Publikationen wurde evidenzbasierte Medizin schnell vorangetrieben.
Gerne unterstützen wir sie bei ihrer evidenzbasierten Arbeit. Unsere Experten bieten professionelle Unterstützung bei medizinischer Statistik: Wir führen die Literaturrecherche durch, bewerten Publikationen nach den EbM Richtlinien und stehen beratend für alle Fragen rund um evidenzbasierte Medizin zur Verfügung. Nehmen Sie Kontakt mit uns auf! Wir freuen uns auf Ihre Anfrage.
Evidenzbasiertes Arbeiten als Vergleich mit ähnlichen Fällen
Der Krankheitsverlauf ist in den meisten Fällen sehr komplex, variabel und somit nicht vorhersehbar. Ob Schmerzen nach 1, 10 oder 24 Stunden nachlassen, ob die Symptome abklingen oder nicht: Solche Aussagen lassen sich bei individueller Betrachtung nicht vorhersagen. Der systematische Gruppenvergleich dagegen bietet die Möglichkeit, Aussagen hinsichtlich einer Mehrheit von Betroffenen zu treffen. Wichtig hierbei ist, dass die Gruppenvergleiche „fair“ durchgeführt werden. „Fair“ im Sinne von klinischen Studien heisst, dass die Gruppen vergleichbar sind. Dies wird durch eine zufällige Gruppeneinteilung (Randomisierung) gewährleistet. Durch eine Verblindung von Ärzten und Medizinern wird sichergestellt, dass Ärzte und Probanden nicht wissen, welche Behandlung sie erhalten. Kontrollierte klinische (doppeltblinde) Studien (englisch: randomized controlled trial oder auch RCT) erfüllen all diese hohen Ansprüche. Daraus abgeleitete Entscheidungen gelten daher als qualitativ hochwertig und aussagekräftig.
Evidenzbasierte Medizin bewertet also wissenschaftliche Erkenntnisse anhand ihrer Evidenzqualität.
Bewertung in der evidence-based Medicine
Die Grundlage evidenzbasierter Medizin stellen wissenschaftlich publizierte klinische Studien dar. Die publizierten Studien inklusive der Ergebnisse sind über Literaturdatenbanken wie Pubmed oder Cochrane verfügbar.
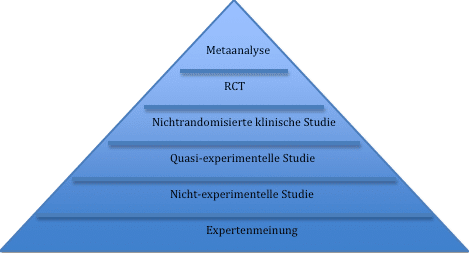
Die klinischen Studien werden hieru nach ihrer Aussagekraft und Qualität klassifiziert und in Evidenzklassen eingeteilt. Die Einteilung erfolgt dabei entsprechend der Agency for Healthcare Research and Quality (AHRQ) in folgende Klassen:
- Klasse Ia: Evidenz durch mindestens eine Metaanalyse auf Basis hochwertiger Studien (RCTs)
- Klasse Ib: Evidenz durch wenigstens eine grosse, hochwertige randomisierte klinische Studie (RCT)
- Klasse IIa: Mindestens eine hochwertige Studie ohne Randomisierung (nichtrandomisierte Interventionsstudien)
- Klasse IIb: Mehrere hochwertige Studien eines anderen Typs, quasi-experimentelle Studien
- Klasse III: Mehr als eine methodisch hochwertige nicht-experimentelle Studie (z.B. prospektive Beobachtungsstudien, Fall-Kontroll-Studien)
- Klasse IV: Evidenz aufgrund von Berichten, Expertenmeinungen und klinischer Erfahrung von anerkannten Experten
Studien der Klasse Ia besitzen die höchste Evidenz. Mit zunehmender Evidenz ist dabei eine bessere wissenschaftliche Begründbarkeit der abgeleiteten Therapieempfehlung verbunden. Die höchste Aussagefähigkeit haben somit Meta-Analysen von randomisierten klinischen Studien (RCT).
Evidenzbasierte Medizin: Anwendungsgebiete
Evidenzbasierte Medizin möchte für Patienten die individuell beste Therapie auf Basis der aktuellen medizinischen Forschung finden. Besonders bei seltenen oder auch multiplen Erkrankungen stellt evidenzbasierte Medizin eine wesentliche Möglichkeit zur Entscheidungsfindung dar.
Der Anspruch evidenzbasierte Medizin für jeden Patienten individuell anzuwenden, ist im klinischen Alltag nicht global umsetzbar. Täglich werden neue Studien veröffentlicht. Zum anderen ist der zeitliche Aufwand für eine Entscheidungsfindung über evidenzbasiertes Arbeiten hoch. Leitlinien erfüllen hier oftmals diesen Anspruch. Leitlinie sind über evidenzbasiertes Arbeiten erstellte Therapieempfehlungen für Patientengruppen. Optimale Therapien werden nicht für einzelne Betroffene, sondern für Gruppen von Kranken auf Basis des aktuellen wissenschaftlichen Forschungsstandes festgelegt.
Entscheidungsfindung mit evidence-based Medicine
Die Entscheidungsfindung im Sinne evidenzbasierter Medizin wird in fünf Schritten durchgeführt. Im angloamerikanische Sprachbereich sind die „5A“s als Eselsbrücke geläufig:
- Ask: Übersetzung der klinischen Gegebenheit in eine Fragestellung, die durch wissenschaftliche Analysen beantwortet werden kann.
- Acquire: Systematische Literaturrecherche nach geeigneten Studien
- Appraise: Kritische Evidenzbewertung aller identifizierten Studien
- Apply: Anwendung der gewonnenen Einsichten in der konkreten klinischen Situation
- Assess: Selbstkritische Evaluation und unter Umständen Anpassung der Vorgehensweise
Möglichkeiten evidenzbasierter Medizin
Evidenzbasierte Medizin erlaubt es Ärzten jederzeit ihre Handlungsentscheidungen zu begründen. Insbesondere im Rahmen des „shared Decision Making“ mit Patienten ist eine Diskussion zu erwartender Therapieeffekte ein sehr effektives Argument. Auch für seltene Erkrankungen können über evidenzbasiertes Arbeiten fundierte Erkenntnisse zusammengetragen werden. Dies gilt auch bei multiplen Erkrankungen, für die Leitlinien oft wenig aussagekräftig sind. Auch kann evidenzbasiertes Arbeiten ökonomischen Aspekte in der Auswahl möglicher Therapien entgegenwirken. Nur, wenn Therapieerfolge anhand wissenschaftlicher Studien begründet werden können, können ökonomische Zwänge aufgeweitet werden.
Kritik an evidenzbasierter Medizin
Evidenzbasierte Medizin zieht wissenschaftlich fundierte Ergebnisse für die Entscheidungsfindung heran.
Externe Validität – Übertragbarkeit
Nun besteht die Schwierigkeit darin, dass in den seltensten Fällen der gerade vorliegende Fall bereits 100 % beschrieben ist. Therapiewissen aus der Vergangenheit lässt sich nicht ohne Weiteres übertragen. Die sogenannte externe Validität beschäftigt sich mit der Fragestellung, welche Merkmale eine Übertragbarkeit ermöglichen. Gilt beispielsweise die Wirkung eines Medikaments in der Altersgruppe 40-50 Jahre als nachgewiesen, so stellt sich die Frage, wie diese Wirkung bei 20-jährigen Patienten zu erwarten ist. In der Praxis berechnet man hierfür Korrelationen zwischen den Merkmalen. Besteht ein starker Zusammenhang zwischen Wirkung und Alter bzw. einem dritten Merkmale, so kann man auf den zu erwartenden Therapieeffekt schliessen.
Externe Validität kann nur dann untersucht werden, wenn interne Validität (d.h. vergleichbare, faire Gruppenvergleiche z.B. mit RCT) vorliegt.
Alltagsferne
RCT nehmen in der evidenzbasierten Medizin einen besonders hohen Stellenwert ein. Die Bedingungen, unter denen randomisierte klinische Studien durchgeführt werden, entsprechen in vielerlei Hinsicht nicht denen von Patienten. Sie sind hochselektiv. Das typische Patientenkollektiv mit Komorbiditäten und Komplikationen wird nicht abgebildet und die Heilungschancen in RCT fallen dadurch meist höher aus als in der Realität. Auch Nebenwirkungen können so oft nur unzureichend erhoben und beschrieben werden.
Hinsichtlich der Alltagsferne kommt hinzu, dass alle publizierten Ergebnisse sich immer auf den Durchschnitt beziehen: Gruppendurchschnitt, durchschnittliche Veränderung, mittlerer Effekt usw. Die eigentliche Entscheidung bleibt dem Arzt vorbehalten, allgemeines Wissen über Durchschnitte auf konkrete Einzelfälle zu übertragen.
Publikationsbias
Evidenzbasiertes Arbeiten greift auf wissenschaftlich publizierte Studienergebnisse zurück. Werden Studien nicht veröffentlicht, zurückgehalten oder nur teilweise publiziert, so entsteht ein verzerrtes Bild. Studien, bei denen negative oder keine Effekte nachgewiesen werden, werden seltener veröffentlicht. Dadurch entsteht ein falscher Eindruck über Therapien oder Therapieeffekte (Publikationsbias). Dies muss auch bei der Literaturrecherche für das Medical Writing immer beachtet werden.
Verfügbarkeit von Studienergebnissen
Der Zugang zu den vollständigen Studienergebnissen und Beschreibungen ist nur teilweise gewährleistet. So listen die Literaturdatenbanken zwar die Studien in Form von Abstracts auf, Open Access Volltextzugang ist in den meisten Fällen aber nicht möglich.
Zusammenfassung
Evidenzbasierte Medizin bezieht wissenschaftlich fundiertes Wissen in die medizinische Entscheidungsfindung von Patienten und Arzt ein. Als Grundlage dienen dabei publizierte Ergebnisse von klinischen Studien. Insbesondere bei der Übertragbarkeit der beschriebenen Ergebnisse auf die konkrete Situation sind allerdings zentrale Punkte zu beachten.
Gerne beraten wir sie bei allen Fragen rund um evidenzbasierte Entscheidungsfindung. Unsere Experten unterstützen sie bei der Literaturrecherche, Datenbankabfrage sowie der Bewertung der Studien. Wir freuen uns auf Ihre Herausforderung. Nehmen Sie Kontakt mit uns auf!
